Гемангіома це не пухлина!




- 19 July 2021
Гемангіома це не пухлина!
Гемангіоми. Моє бачення на основі досвіду лікування та літературних даних.
Вступ
Судинні утворення – соціальна проблема. Зустрічаються у новонароджених від 1: 580 до 1: 1200, або з'являються в перші місяці життя, вражаючі до 10% дітей грудного віку, а у недоношених дітей з масою тіла до 1000 грам ця частота зростає до 20 – 22%. Крім того у недоношених в зв’язку з гіпотрофією та хронічною гіпоксією має місце значний відсоток множинних гемангіом.
Ця патологія актуальна у всьому світі. До цього часу залишаються не вивченими до кінця питання класифікації, етіології, патогенезу, діагностики і лікування.
Кожну свою консультацію я починаю з того, що пояснюю батькам дитини, що гемангіома це не пухлина, це локальна гіперплазія судинної тканини. В природі варіантами судинної гіперплазії, наприклад, є плацента, гребінь у півня, та ін.
Не дивлячись на те, що по міжнародній класифікації хвороб 10-го перегляду (МКХ – 10) гемангіома шифрується, як доброякісна пухлина, - D18.0, але це не пухлина! Хоча існує маса статей, інтернет сторінок де гемангіоми відносять до доброякісних пухлин. Це не так. Думаю в 11 перегляді міжнародної класифікації шифри будуть інші.
До цього часу плутанина в класифікаціях продовжується, але аналіз літератури показав, що гемангіома це біологічно активна судинна гіперплазія, - тип враження, який характеризується реактивною проліферацією ендотелія кровоносних судин, викликаної порушеннями під час внутрішньоутробного формування плоду і має циклічність росту. Циклічність росту гемангіом підтвердилась в 2008 році роботами французьких авторів, які довели ефективність пропранололу. До цього часу було два класи, дві групи судинних вражень, це судинні пухлини та судинні мальформації. На даний час судинна гіперплазія всіма визнана.
В сучасному розумінні всі судинні утворення ділять на:
- Судинні гіперплазії (гемангіоми);
- Судинні мальформації (аномалії розвитку судин);
- Судинні пухлини, окремо, - доброякісні та злоякісні.
Історія, теорія (основне)
В 1864 році Рудольф Вірхов (Rudolf Wirhov) запропонував термін «Гемангіома» і першу класифікацію гемангіом. Гемангіоми він ділив на прості (simplex, капілярні); кавернозні (cavernosus) та гіллясті (rasemosus). На цій класифікації базувалась велика кількість класифікацій різних авторів.
В 1982 році Mulliken i Glowacki запропонували клініко-біологічну класифікацію. Вони довели, що гемангіоми неоднорідні, - частина з них має значну проліферативну активність судинного епітелію, і віднесли їх до пухлин, а у іншої частини проліферативна активність ендотелія відсутня і віднесли їх до аномалій розвитку, - мальформацій. Класифікація Mulliken i Glowacki лягла в основу прийнятої в 1996 році 11 симпозиумом Міжнародного товариства по вивченню судинних аномалій (International Society for the Study of Vascular Anomalies – ISSVA). Ця класифікація і була використана в МКХ – 10.
На сучасному етапі доведено, що гемангіома це не пухлина. Таке твердження базується на даних гістологічних, імуногістохімічних обстежень, даних УЗД, КТ, комп’ютерної капіляроскопії. Також це підтверджують клінічні дані, - це циклічність розвитку гемангіоми, - фаза проліферації, або швидкого росту починається після народження і продовжується до 4-6 місяців життя, (максимально до 8-9 міс.); фаза уповільнення та зупинки росту (фаза «плато»), з'являється поблідніння гемангіоми, як правило в центрі, - від 6-8 міс. до року життя (максимально 1,2 роки) і фаза регресії (інволюції, розсмоктування), яка продовжується до 2-3х років, але є автори, які дають 6-9 ть років, ( в цій фазі проходить зменшення площі та об’єму гемангіоми, утворюються фіброзно - жирові компоненти з ділянками судинної складової, або без неї, колагенова строма з фібробластами та інтерстиціальними клітинами та ефективність лікування препаратами бета-адреноблокаторів. Закономірна циклічність розвитку гемангіом і обов’язкова інволюція протирічить поняттю «пухлина».
Доведено також, що сама багаточисельна група судинних утворень, які зустрічаються тільки у дітей, це так звані, - «дитяча гемангіома» (infantile hemangioma), «вроджена гемангіома» (congenital hemangioma), «швидко інволютивна вроджена гемангіома» (rapidly involuting congenital hemangioma – RICH), «неінволютивна вроджена гемангіома» (noninvoluting congenital hemangioma – NICH) є не судинною пухлиною, а судинною гіперплазією і не різними нозологічними формами, а однією формою, яка виникла в певний період внутрішньоутробного розвитку, або була «закладена» внутрішньоутробно, виникла після народження. Тобто перелічені види гемангіом, згідно класифікації ISSVA 1996р. – різні захворювання, але в сучасному розумінні це одне і теж захворювання, одна і та ж вроджена судинна гіперплазія, яка проходить якусь із фаз циклічності.
Проліферація капілярів це і є судинна гіперплазія, - збільшення маси тканин (або органу) за рахунок примноження її структурних елементів, клітин, кровоносних судин. Живляче джерело гіперплазії, - артеріола. В стадії інволюції наступає облітерація (склерозація).
Існує багато теорій виникнення гемангіом, - вірусно-інфекційна, фісуральна, плацентарна, гіпоксична, через спадковість та інші, я притримуюсь гіпоксичної теорії. Загальновизнано, що найближчим фенотипічним та імуногістохімічним аналогом гемангіом є плацента, що лягло в основу плацентарної теорії їх виникнення, - міграція клітин плаценти в тканини плода. Плацента це біологічна модель судинної гіперплазії. Ініціюючим фактором її розвитку є гіпоксія, зумовлена інтенсивним діленням і ростом клітин ембріона. Тому можна думати, що причиною гемангіоми є не міграція клітин, а однотипність процесів. Є дослідження (Chung та ін. 2012), в яких виявлені гени, що відповідають за проліферацію і інволюцію гемангіоми. Фактори ризику розвитку гіпоксії, а відповідно і гемангіом більше проявляються (впливають) на пізніх стадіях вагітності.
- Плацентарна недостатність (передлежання плаценти, відшарування плаценти, плацентит);
- Загроза викидня, плюс медикаментозний вплив на збереження вагітності ( препарати для зменшення гіпертонуса матки);
- Багатоплідна вагітність;
- Обвиття пуповини;
- Інвазивні внутрішньоматкові втручання (амніоцентез, біопсія трофобласта, …)
- Анемія під час вагітності;
- Вік матері (старше 35 років).
Єдине, що об’єднує все перелічене, це порушення гемодинаміки в материнській чи плідній частині плаценти з виникненням гіпоксії плода. Щоб компенсувати гіпоксію у плода включаються захисні механізми, - зміна тонуса стінок судин, пришвидшення пульса та інші механізми. В більшості випадків це спрацьовує. Якщо ні, то у плода розвивається гіпоксія тканин, - це пусковий момент для компенсаторної реакції – проліферації капілярів. Оскільки загроза розвитку гіпоксії тканин вираженіша в тканинах з більш активними метаболічними процесами, а це ембріональні вугри обличчя, шия, що пояснює відсоток локалізації. Це фісуральна теорія виникнення гемангіом. Але гемангіоми виникають не у фісурах (щілинах), а в периферичних частинах ембріональних бугрів.
Чому в багатьох випадках гемангіома спочатку малопомітна, - можуть мати місце (а можуть і не бути) тільки так звані «судинні мітки». «Судинні мітки» це вогнище судинної гіперплазії. Їх виникнення пов’язано з процесом гіпоксії і захисту організму дитини від неї. На різних стадіях захист від гіпоксії коливається. Якщо процес гіпоксії ближче до декомпенсації то «судинні мітки» помітні одразу після народження, якщо ближче до субкомпенсації то ні. Факт народження це також значний гіпоксичний стрес для організму новонародженого пов'язаний із припиненням плацентарного кровоплину, направленим для збудження дихального центру і переходу на легеневе дихання, - активація розвитку судинної гіперплазії.
Чим менша гемангіома, тим раніше наступає її інволюція. При множинних гемангіомах їх інволюція може проходити в різний час, в залежності від моменту виникнення кожної з них. Інволюція гемангіоми може бути повна, - переродження тканини гемангіоми в фіброзно-жирову тканину, в рубці (20-50%), і неповна інволюція – присутні залишки судинного компоненту.
Судинна гіперплазія (гемангіома) зустрічається тільки у дітей. Інволюція спостерігається в 70-90% випадків, є дані, якщо «чиста» (не змішана) гемангіома то в 100%.
Більшість ускладнень виникають в період активного росту гемангіоми. особливо в критичних зонах її локалізації. Некрози та виразвлення в гемангіомах пояснюються тим, що темп росту кліткової маси (гіперплазії) випереджає темп васкуляризації цієї ділянки. Якщо в цих зонах є швидкий ріст гемангіоми, - необхідно її позбуватися. Застосовується індивідуальний підхід і план лікування, в залежності від локалізації, стадії розвитку, віку, розмірів. Спостереження можливе в 17-20%.
У дорослих зустрічаються судинні утворення, які схожі, але відмінні від «чистих» гемангіом, тобто мають інше походження. Це телеангіектазії (судинні зірочки); гломус-гемангіоми, їх ще називають шаровидні, піогенні гемангіоми, що як правило, виникають після мілких травм; можуть зустрічатись гемангіоми внутрішніх органів, які часто діагностують випадково; також можуть бути змішані не «чисті» гемангіоми, що залишились з дитинства. Інші судинні утворення, це судинні пухлини чи вади розвитку судин.
Клініка
По глибині ураження судинні гіперплазії можуть вражати
- Тільки шкіру, або слизову;
- Тільки підшкірну, або підшкірну плюс прилеглі залози;
- Змішаний тип ( патологічні тканини інфільтрують шкіру, підшкірну, залози, м’язи, інші прилеглі тканини розрушуючи їх структуру;
Локалізація на обличчі та в ділянці шиї сягає 70 – 80%, в інших ділянках тіла 20 – 30%. На обличчі типові зони враження це ділянки злиття ембріональних бугрів (там де більший метаболізм), по ходу жаберних щілин. Це повіки, навколоорбітальна ділянка, вушні раковини, білявушно-жувальна ділянка, губи, щоки, носо-щічні ділянки, корінь, або кінчик носа.
- Судинні гіперплазії внутрішніх органів (печінка, селезінка, кишківник та ін.), зустрічаються рідко.
Є чимало випадків коли після народження гемангіома вже є, але вона не росте. Це означає, що вже внутрішньоутробно гемангіома «пройшла» стадію активного росту і проходить стадію «плато», або інволюції. Хоча потрібно відмітити, що в основному, гемангіоми з'являються на пізніх стадіях вагітності. Тому що на ранніх стадіях ще відсутній субстрат, - капіляри і мілкі судини.
Судинні гіперплазії можуть бути поєднані з судинними мальформаціями, тобто вадами розвитку макросудин. Це вже ускладнені форми судинних вражень, які можуть мати загрозу життю здавлюючі життєво - важливі органи (параорбітальні, порожнини рота, глотки, гортані, верхньої третини шиї, білявушної ділянки.
Гемангіоми можуть бути поєднані з іншими вадами розвитку, так званий PHACE – синдром.
- Р – аномалії задньої черепної ямки (дообстеження, - НСГ; консультація невролога;
- Н – гемангіома;
- А – аномалії артерій;
- С – вади серця (дообстеження, - Ехо-КС; консультація кардіолога);
- Е – потологія очей (дообстеження, - консультація офтальмолога);
- S – стернохізіс (дообстеження, - консультація ортопеда)
Обстеження
Перед початком лікування проводяться загальноклінічні обстеження; фотодокументація; лабораторні обстеження; НСГ; Ехо-КС; УЗД органів черевної порожнини та заочеревинного простору; огляд суміжних спеціалістів – офтальмолог, ЛОР, кардіолог, невролог, ортопед.
Крім клінічного та вище зазначеного обстеження застосовуються:
- УЗД утворення з кольоровим картуванням кровотоку та імпульсно-хвильовою доплерографією. Визначається об’єм, глибина враження гемодинамічні особливості.
- КТ з контрастуванням.
- МРТ. Визначається топографія судин
- Комп’ютерна капіляроскопія, - неінвазивний метод, який дозволяє реальному часі побачити мікросудини і кількісно оцінити гемодинамічні параметри мікроциркуляції, архітектоніку, діаметр судин, щільність капілярів, інтенсивність кровотоку.
- Морфологічні, імуногістохімічні, дослідження визначають стадію процесу.
Лікування гемангіом
Переглянувши і зрозумівши суть гемангіом міняється підхід до лікування, а саме: необхідно віддати перевагу методам, які стимулюють природні процеси інволюції гемангіом і переглянути застосування агресивних методів локального впливу на гемангіоми.
Основні напрямки лікування:
- Системний вплив на ангіогенез;
- Локальний вплив на патологічну тканину.
Системний вплив на ангіогенез базується на інгібіції факторів ангіогенезу.
- З 1960 року застосовувались кортикостероїди.
Рівень чутливості 30-80%, але ефективність, тобто повне зникнення 2-30%. Застосовується рідко, бо є ускладнення, - тимчасова недостатність кори наднирників, з розвитком синдрому Іценко-Кушинга; тимчасова затримка росту; пониження імунітету; прояв вторинних ознак катаракти; підвищення АТ; хвороби ШКТ; набряк Квінке.
- Застосування рекомбінантного інтерферону-альфа
базується на властивості препарату зменшувати проліферацію ендотеліальних клітин, подавляючи фактор росту фібробластів. Ускладнення: спастична діплегія 5-30% (зворотня); лихоманка до 2-3-х тижнів; анемія; нейтропенія; підвищення печінкових трансаміназ.
- Цитостатики (вінкристин, циклофосфамід), - нейротоксичні.
Можуть викликати нейропатії, судоми, психічні розлади, паралітичну непрохідність кишківника.
- Значну цікавість ы популярність має застосування системної терапії неселективним бета – адреноблокатором, - пропранололом.
Застосовується з 2008 року після досліджень у Франції. В Україні з 2010 року. Зараз застосовується, як терапія першої лінії проблемних гемангіом критичних локалізацій. Розроблені протоколи, дози, написано декілька дисертацій. Побічні ефекти, - брадикардія, гіпотонія (падіння АТ), гіпоглікемія за рахунок редукції ліполіза, глікогеноліза і глюконеогенеза. Не рекомендується приймати дітям до 7-ми днів життя. В цей адаптивний період вони схильні до спонтанної гіпоглікемії. Терапію пропранололом рекомендують починати з 1-го місяця життя. Якщо появляються небажані ефекти, - терапія відміняється. Важливий початок терапії, лікування необхідно проводити в стаціонарних умовах до 3-х тижнів, особливо 1-й день і 1-й тиждень. Визначається АТ, проводиться ЕхоКс, ЕКГ, консультація кардіолога. Біохімічні обстеження, - електроліти, нирково-печінковий комплекс. Моніторування цих обстежень проводиться кожні 1-3 міс. При виявлених порушеннях ця терапія протипоказана. Також протипоказами до застосування пропранололу є обструктивні бронхіти, діабет, лікування нейролептиками, транквілізаторами. Є повідомлення про малу ефективність пропранололу, а саме: при інфантильних гемангіомах, тобто тих, які появились через деякий час після народження.
Продовжується пошук сучасних ефективних методів місцевого лікування. В залежності від локалізації, стадії розвитку, віку, розмірів, швидкості наповнення утворення, його розповсюдження та інших чинників застосовуються як агресивні так і щадні методи, комбінації методів. Вибір ефективної методики потребує від лікаря значного досвіду, необхідно «відчувати» сутність утворення і що воно «хоче» на момент огляду .
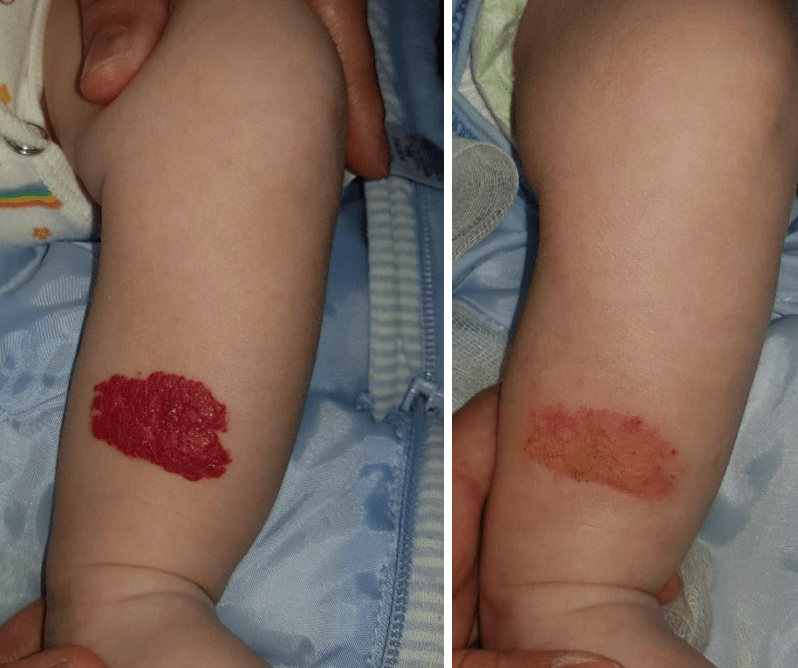
Найбільш розповсюджені методи впливу на патологічну тканину утворень судинної гіперплазії є місцеве застосування препаратів бета-адреноблокаторів, з різними повязками і без, лазеротерапія, радіохвильова коагуляція, склеротерапія гормонами та іншими препаратами, видалення утворення, методи впливу які застосовуються значно рідше (через більшу кількість ускладнень), - електрокоагуляція, електрозварювання м’яких живих тканин, кріотерапія, СВЧ-дія, рентгенотерапія та інші.
Локальні методи впливу на патологічну тканину в основному агресивні, тому краще їх застосовувати в медикаментозному сні, або наркозі. Є плюси і мінуси кожного методу.
Лазеротерапія (по показах) при невеликих гемангіомах в різних стадіях досить ефективна. Але якщо лазеротерапія, особливо при локалізації на обличчі, застосована не по показах можлива стимуляція процесу проліферації і відповідно збільшення розмірів і об’єму гемангіоми. Тому на моє глибоке переконання цим повинен займатися хірург, принаймні той спеціаліст, який вміє боротися з можливими ускладненнями лікування гемангіом.
Лазерний промінь, в залежності від локалізації та довжини хвилі (нм.) проникає в шкіру на різну глибину. Від 0,45 – 0,75 – 1,2 до максимальної глибини 1,7 – 2,0 мм. В підшкірну клітковину, як правило не проникає, можливий тільки деякий опосередкований вплив цієї енергії. Лазеротерапія це також агресія, - локальний опік. Але ця агресія залежить від лазера, який застосовується. Опікова рана після застосування лазера, як правило поверхнева і заживає значно швидше ніж після проведення кріодеструкції. Ускладнення, - можуть бути кровотечі, утворення виразвлень, рубців. При сприятливих формах гемангіом (враження шкіри і підшкірної клітковини) гарні результати дає комбінація лазеротерапії із застосуванням бета - адреноблокаторів. Найбільш ефективними з точки зору селективного фототермолізу є лазери імпульсні жовтого спектру, - лазер на барвниках з ламповою накачкою (Flashlamp Pulsed Dye Laser – FPDL), самий ніжний. Лазер на парах міді (Copper Vapor Laser – CVL). Діодний лазер – довжина хвилі 940 нм. Неодимовий лазер на гранаті (Nd:YAG ) з нелінійним кристалом тітаніл фосфата калія (КТР) – самий потужний при застосуванні лікування гемангіом.
Радіохвильова коагуляція наближена до лазеротерапії, при підборі потрібних інструментів і насадок досить ефективна.
Склерозація, - введення в тканину судинного утворення склерозанта, - розчину, який викликає місцеве запалення, утворення тромбів, що облітерують харчуючі судини, що в свою чергу веде до фіброзу. Застосовують етиловий спирт, хінінуретан, фібровейн, тріамцінолон, діпроспан та інші. Застереження, - може виникнути алергічна реакція на склерозант. Щоб правильно «засклерозувати» утворення краще цю маніпуляцію провести під медикаментозним сном. Дія склерозанта неоднакова і нерівномірна, більше там де є харчуючі судини, - це основний недолік. Обережно застосовувати при локалізації на обличчі.
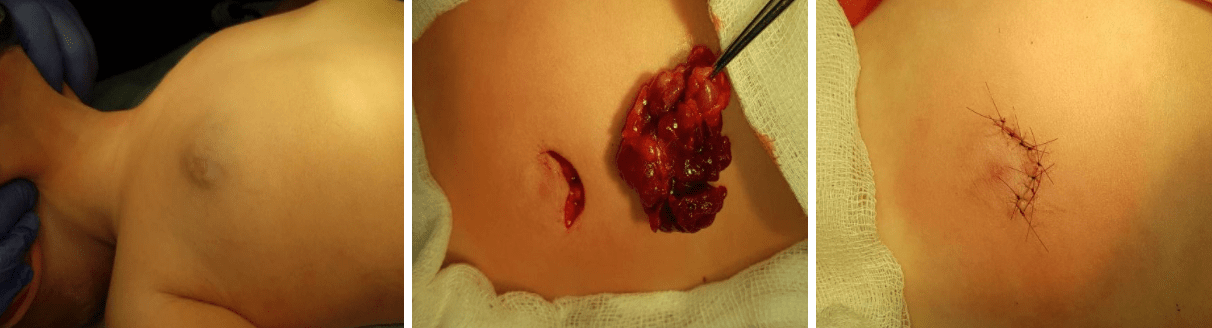
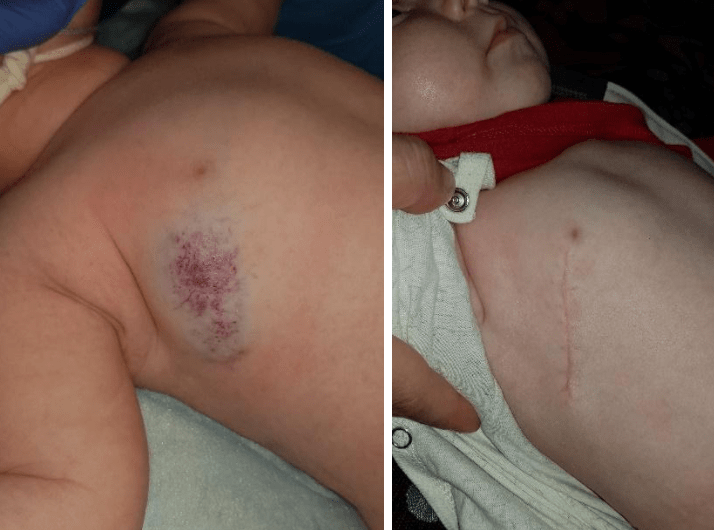
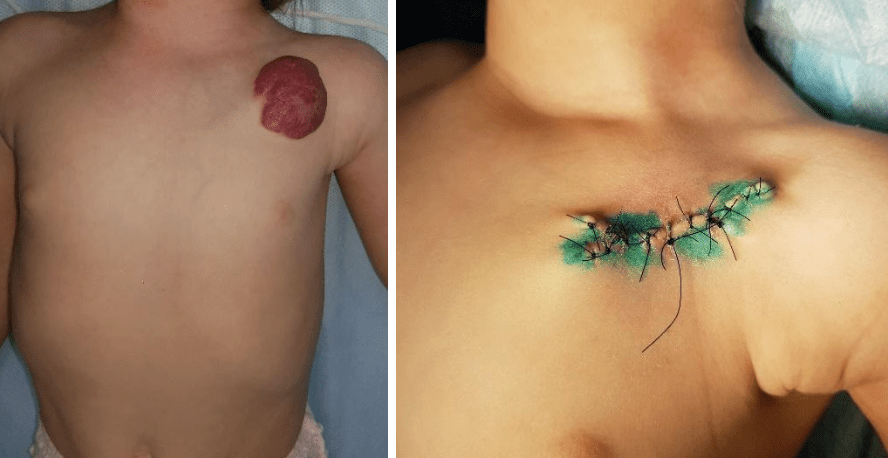
Хірургічне лікування найкраще застосовувати в стадії інволюції та резидуальних проявів, які у 80% потребують корекції. В цій стадії зменшується ризик кровотечі, об’єм видалення тканин, менші розміри ран. Видаляються ті тканини, які залишились, - це надлишки фіброзно-жирової тканини, рубці, ділянки атрофічної шкіри з гіпопігментаціями, телеангіектазії. В стадії активного росту хірургічне лікування може проводитись при гемангіомах не критичної локалізації, коли видалення не призведе до естетичних і функціональних порушень. Можна провести видалення в декілька етапів. Але з метою попередження рецидиву, в цій стадії, необхідно видалити більшу кількість окружної тканини, візуально не враженої процесом і обов’язково лазером чи коагулятором обробити «ложе» гемангіоми. При змішаних формах гемангіоми та судинної мальформації необхідна перев’язка харчуючих судин. У віці до 3-х років шкіра більш гідрофільна, еластична, мобільна, легко розтягується, дає можливість закрити дефект без натягу, або з меншим натягом. Я рідко спостерігаю до 6-9 років. В основному біля 2-3 років видаляю залишкові тканини.
Кріотерапія снігом вугільної кислоти малоефективна, - глибина впливу до 1 мм. Кріотерапія рідким азотом, аплікаторами та спрей методом ефективніша, може бути поєднана з СВЧ-терапією. Як правило необхідно за один сеанс провести три «заморозки», після кожної потрібен час на «відтаювання», після чого потрібно провести кріотерапію спрей методом. Аплікатор потрібен більшого діаметру, крім того він на себе «нагортає» здорові, неушкоджені тканини. Процедура займає мінімум 20 хвилин. Глибина впливу до 5 мм. Якщо не проморозити всю гемангіому буде рецедив. Крім того значні обширність і глибина опікової рани. Довго заживає – до 1,5 міс. Завчасно треба знати, що утворюються рубці, які з часом можна видалити. На волосистій частині голови утворюється алопеція.
На 19-му форумі ISSVA в Мальме 2012 р. було більше 130 доповідей по лікуванню судинних вражень і ні однієї по кріотерапії. Кріотерапія з метою лікування гемангіом в Україні ще проводиться, за кордоном – ні.
Променева терапія (короткодистанційна рентгенотерапія) застосовується рідко. Може спровокувати порушення зору, зміни в скелеті.
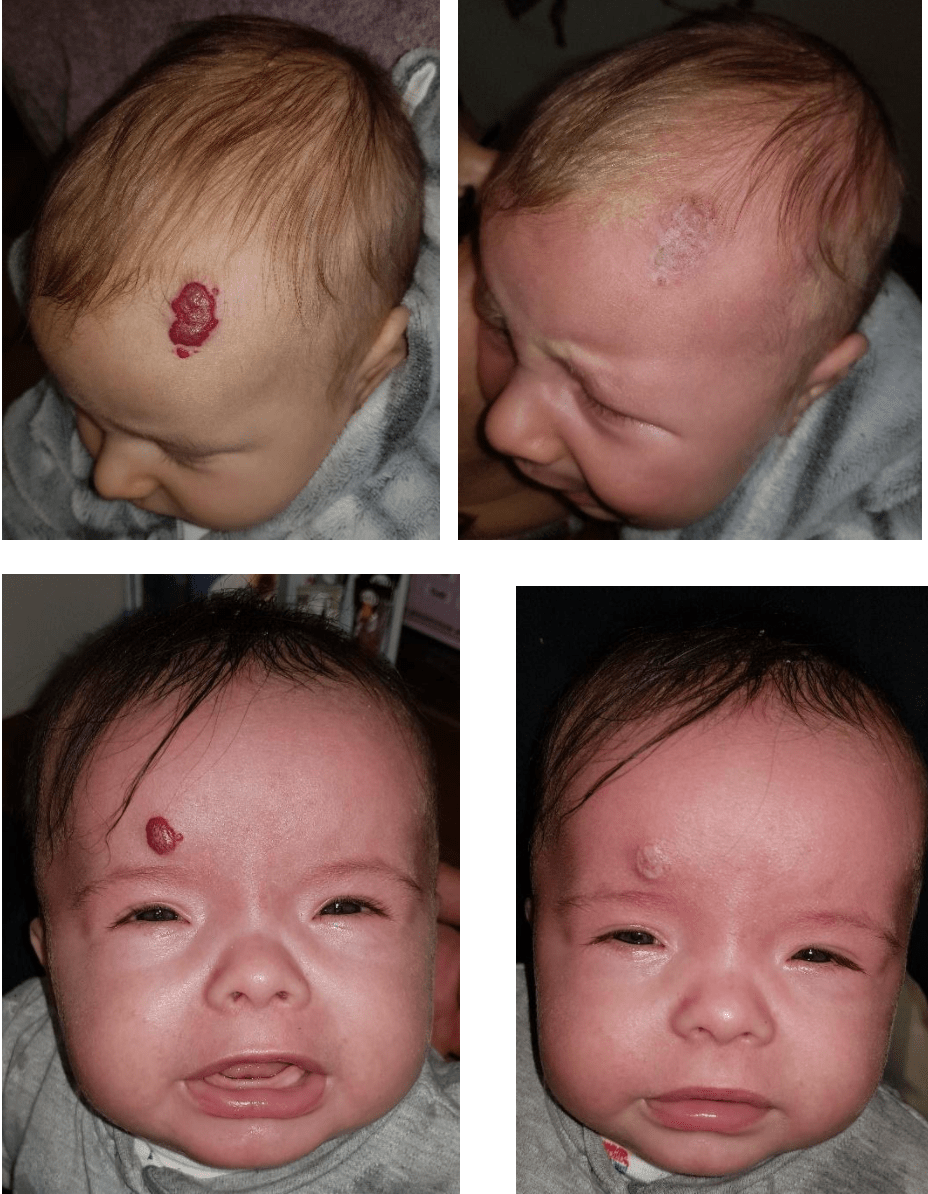
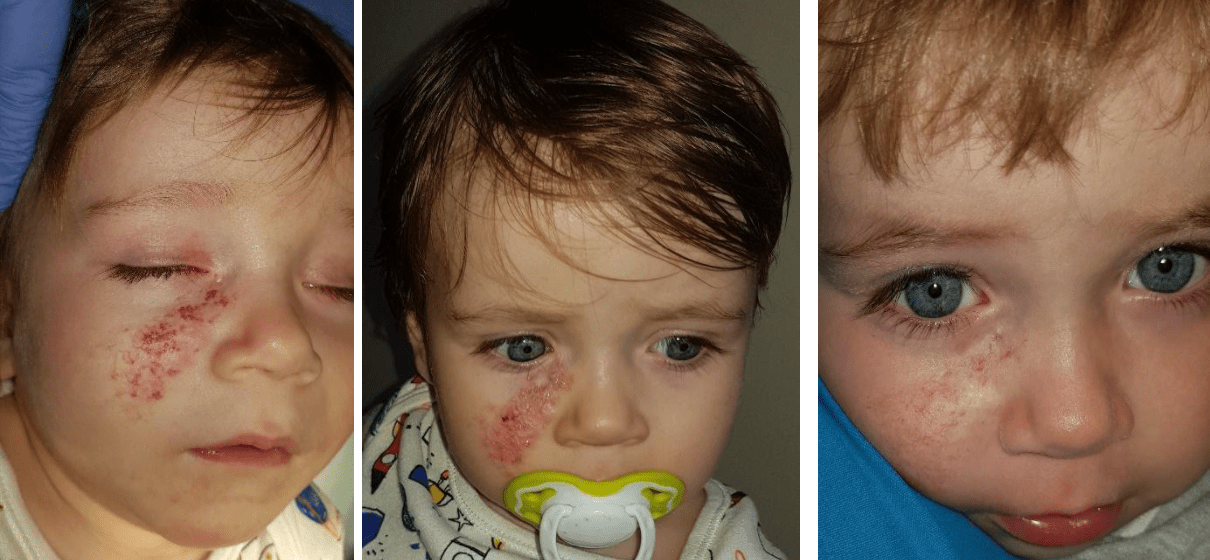
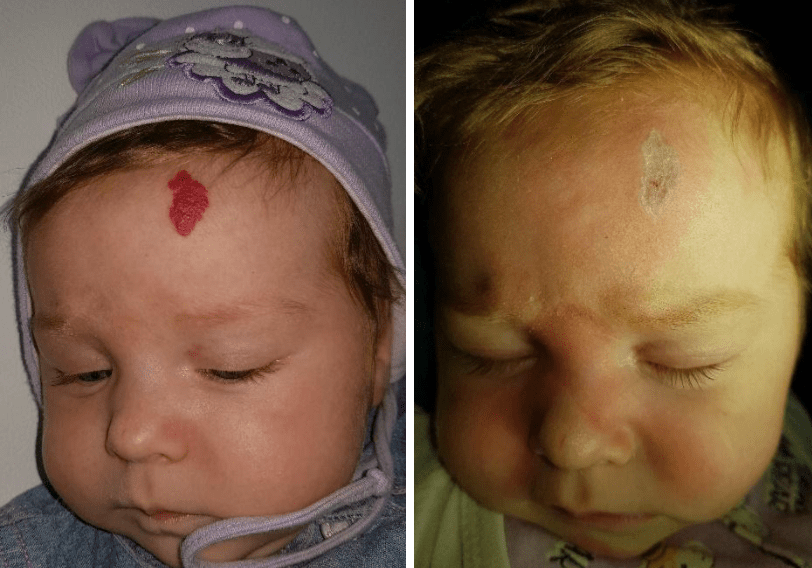
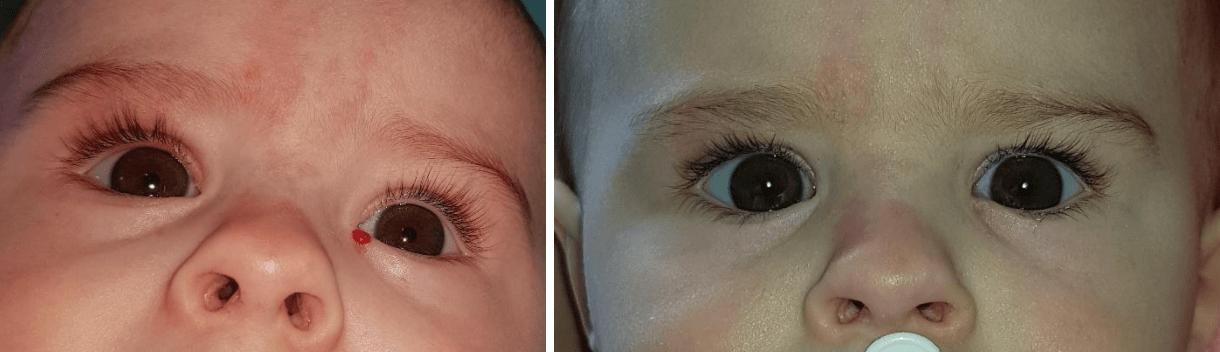
Приклади
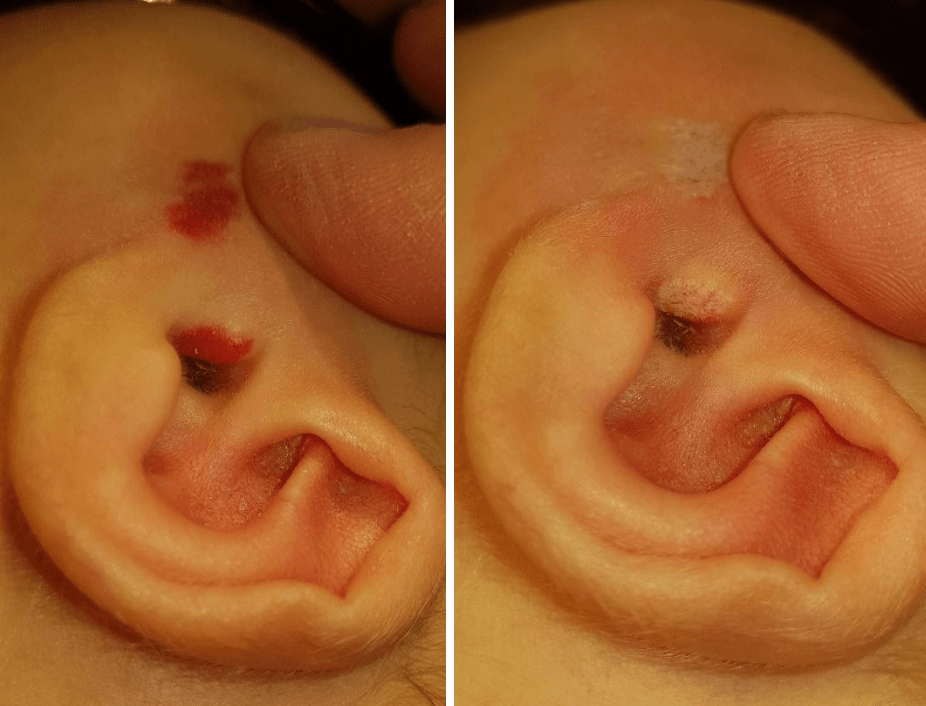
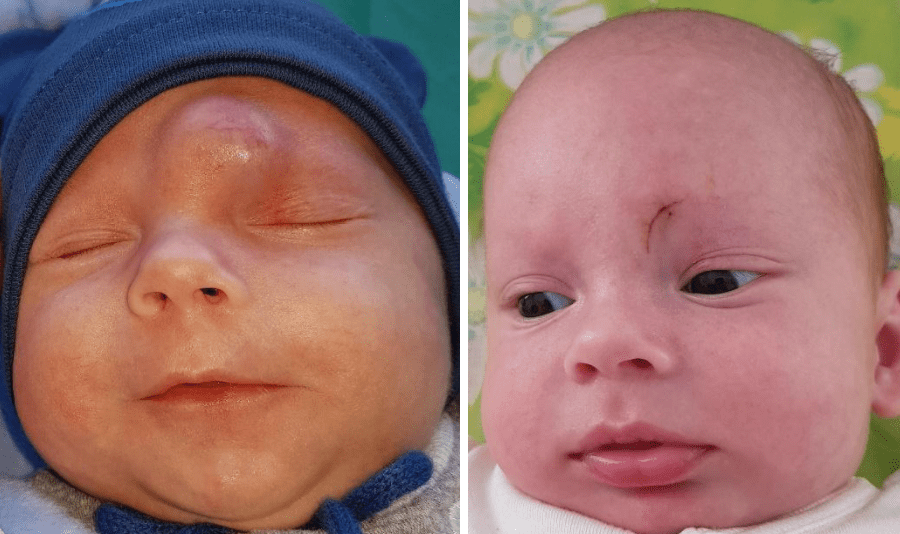
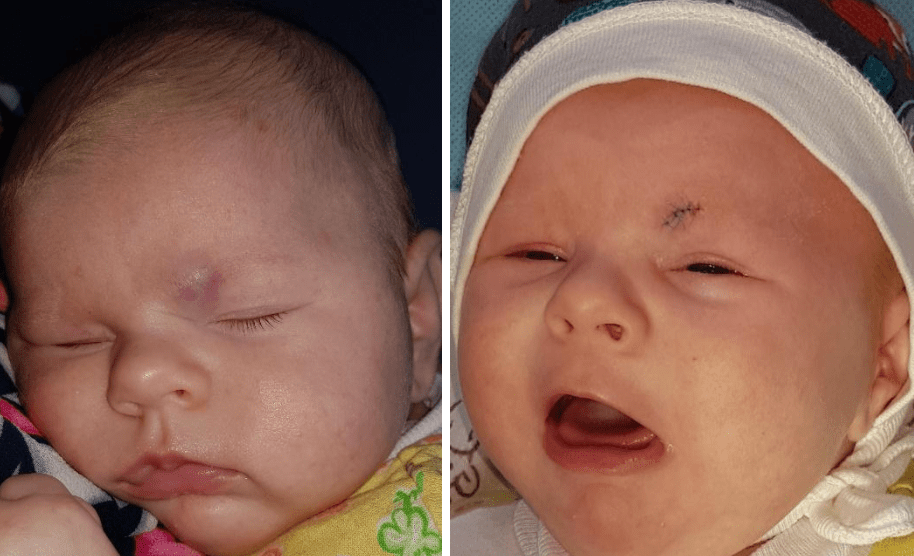
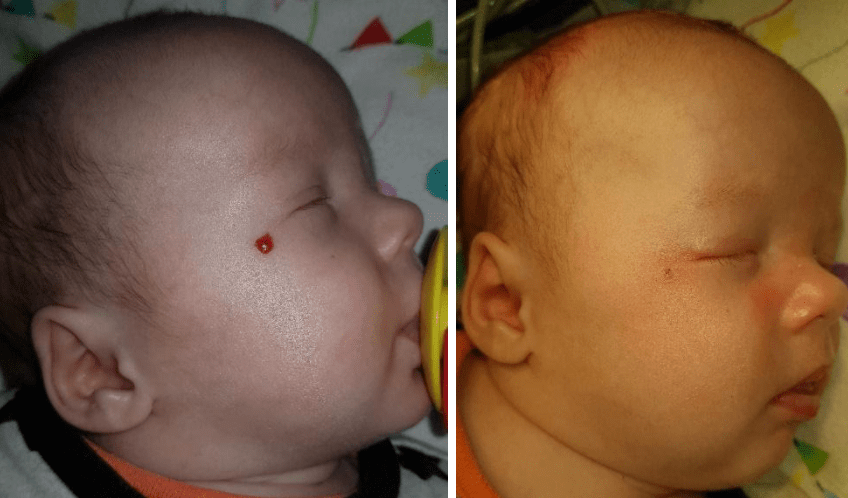
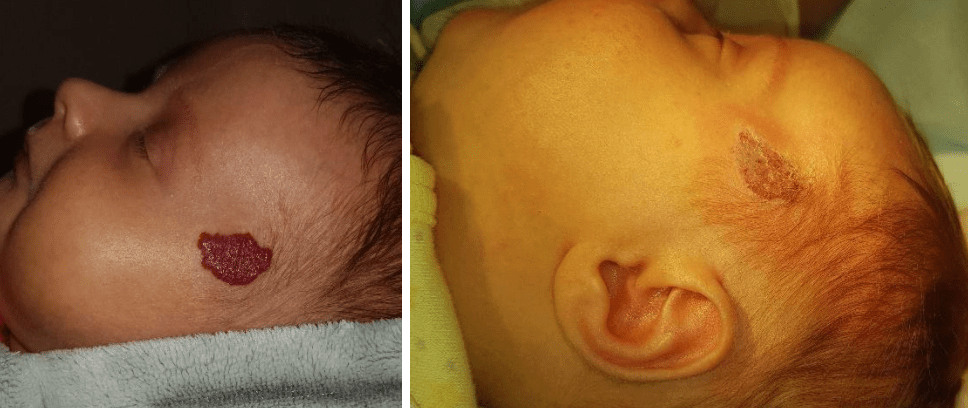
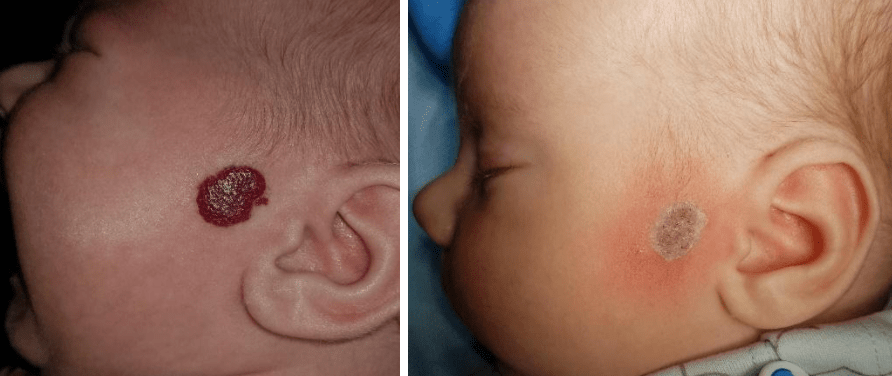
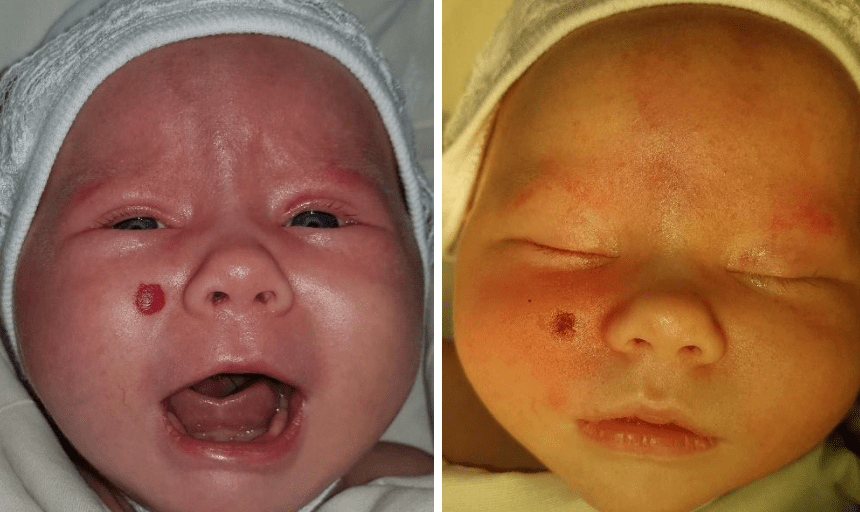
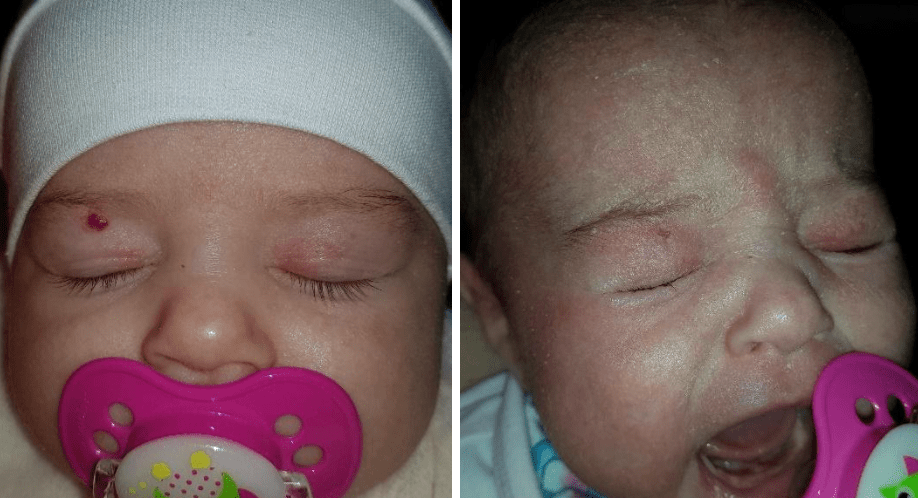
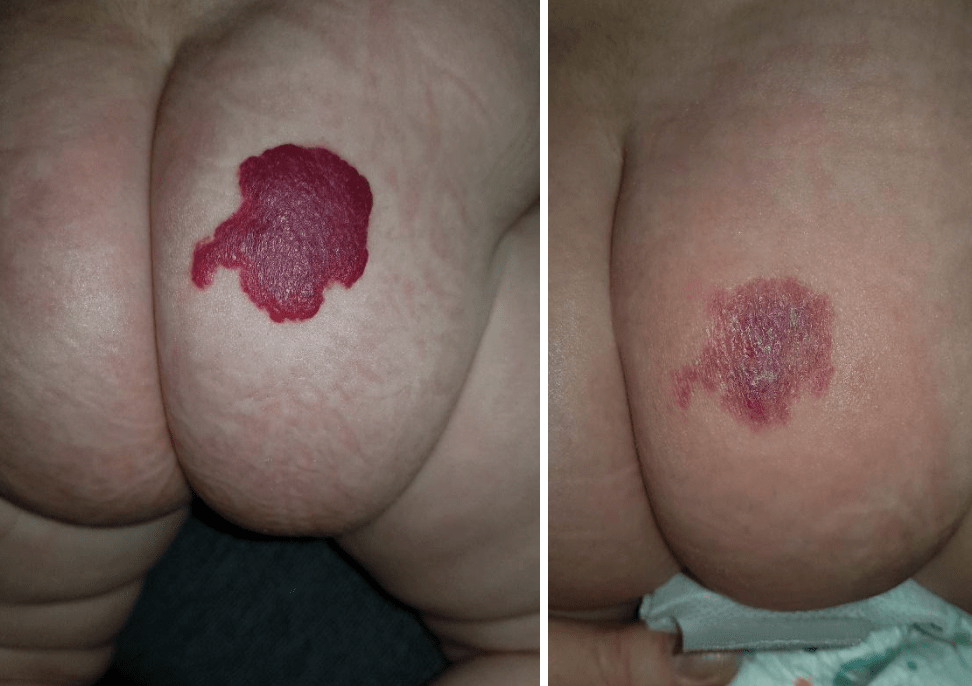
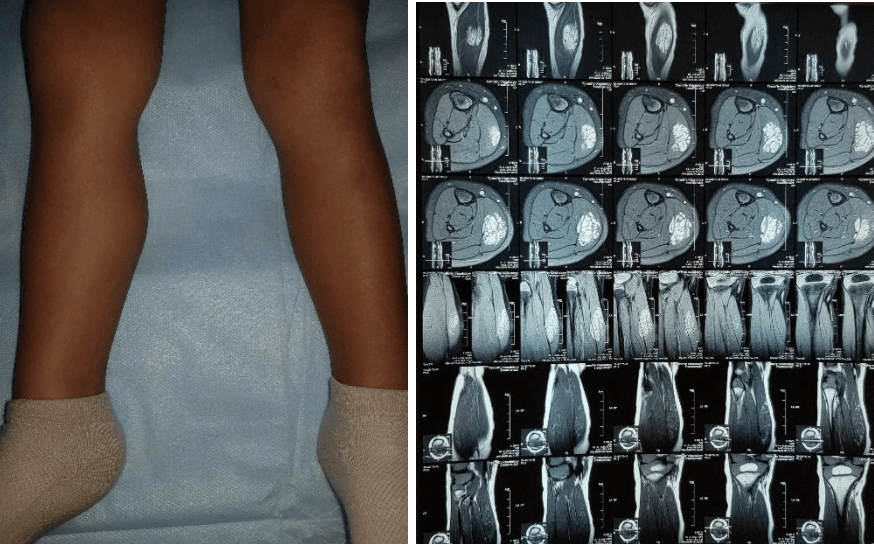
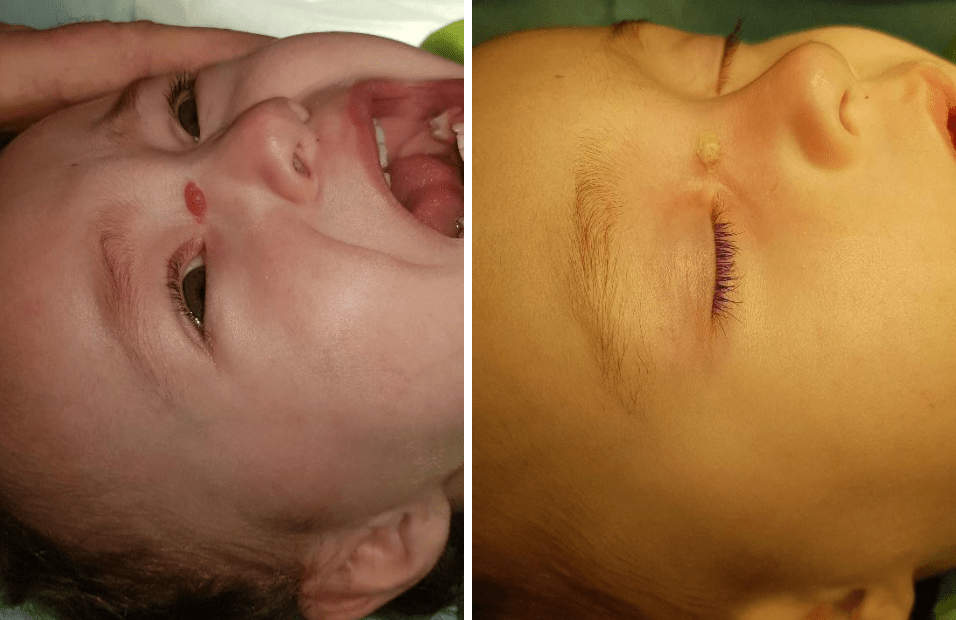
- Share: